Faringoamigdalite: manejo pelo pediatra
O que é?
Amigdalite aguda é a infecção da faringe e das tonsilas que pode ser de etiologia viral ou bacteriana. É predominante na idade de 5 a 11 anos e é rara em menores de 2 anos.
Os vírus são os principais causadores em todas as faixas etárias sendo o estreptococo-beta-hemolítico do grupo A (SBHGA) o principal agente dos casos bacterianos tanto devido a etiopatogenia quanto por ser um microrganismo colonizador da orofaringe mesmo em assintomáticos. O SBHGA é também responsável pela escarlatina, febre reumática e glomerulonefrite aguda. A etiologia estreptocócica ocorre em 5% a 15% dos adultos e em 20% a 30% das crianças. Ambas apresentam muitos sinais e sintomas semelhantes, sendo difícil diferenciar as duas etiologias apenas por aspectos clínicos.
A
Arcanobacterium haemolyticum
também causa faringite, mas menos comumente. Ocorre mais frequentemente em adolescentes e adultos jovens e está associada a uma erupção cutânea altamente sugestiva de escarlatina em alguns pacientes.
Neisseria gonorrhoeae
e
Corynebacterium diphtheriae
, em pacientes específicos e contextos epidemiológicos, também podem causar faringite.
Mycoplasma pneumoniae
e
Chlamydophila pneumoniae
também podem causar faringite, mas raramente são testados. Os casos virais em geral são causados por rinovírus, coronavírus, adenovírus, herpes simples, influenza, parainfluenza, coxsackie e outros.
Quadro clínico: como diferenciar as causas mais comuns
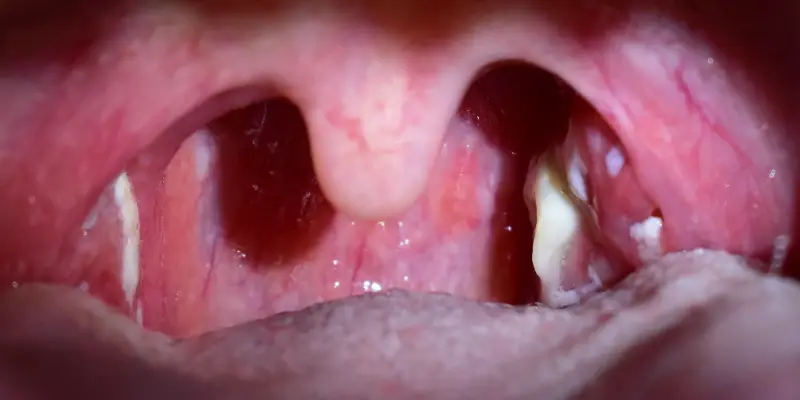
O quadro clínico clássico da faringoamigdalite aguda inclui: dor de garganta, febre, disfagia e adenomegalia cervical.
Em casos de faringoamigdalite viral em geral o paciente apresenta, além da dor de garganta, disfagia, mialgia, febre baixa, tosse, coriza hialina e espirros. Ao exame físico é visível hiperemia e edema da mucosa faríngea e das amígdalas, a presença de exsudato pode acontecer, mas é incomum, bem como a adenopatia dolorosa. Outras características clínicas sugestivas de etiologia viral incluem conjuntivite concomitante, rouquidão, estomatite anterior, lesões ulcerativas discretas, exantemas virais e/ ou diarreia.
Casos de faringoamigdalite bacteriana se manifestam em geral com dor de garganta intensa, disfagia, otalgia reflexa, febre de intensidade variável, que pode ser acompanhada de queda do estado geral.
O exame físico revela hiperemia, aumento de tonsilas e exsudato purulento, petéquias em palato, além de adenomegalia dolorosa, observada em 60% dos casos. É possível que o paciente apresente dor abdominal e vômitos, mas o que chama atenção é a queda importante e súbita do estado geral do paciente.
De modo geral podemos dizer que as crianças com amigdalites bacterianas geralmente não apresentam secreção nasal ou tosse.
Crianças menores de 3 anos raramente apresentam faringoamigdalite bacteriana SBHGA, principalmente devido a fatores epidemiológicos e imunológicos. A prevalência de faringite estreptocócica nesse grupo etário é significativamente menor do que em crianças em idade escolar, variando de 10% a 14%, e pode ser ainda menor quando se exige confirmação sorológica, chegando a 0–6%. Além disso, complicações como febre reumática aguda são extremamente raras em menores de 3 anos, sugerindo que múltiplas exposições ao SBHGA são necessárias para desencadear respostas imunológicas que levam a quadros clássicos e complicações.
Diagnóstico
A maioria dos casos de faringite estreptocócica em nosso meio é diagnosticada apenas por sinais e sintomas clínicos, sem a confirmação por testes rápidos de detecção de antígeno estreptocócico ou por cultura de material da orofaringe, levando ao uso excessivo e desnecessário de antimicrobianos e contribuindo para a seleção de micro-organismos resistentes.
Os vírus respiratórios são a causa mais comum de faringite tanto na população adulta quanto na pediátrica, no entanto, não é necessário definir uma etiologia específica em pacientes com faringite causada por vírus respiratórios, pois não existe terapia direcionada ao patógeno para esses agentes. O vírus herpes simplex (HSV), o vírus da imunodeficiência humana (HIV) e o vírus Epstein-Barr (EBV) também podem causar faringite. Devido às implicações epidemiológicas e clínicas da infecção por HSV, HIV e EBV, podem surgir circunstâncias em que é importante tentar determinar se a infecção de um paciente individual é causada por um desses três agentes. Nestes casos podem ser solicitadas sorologias para o diagnóstico.
Dada a dificuldade de realizar o diagnóstico da infecção estreptocócica com bases clínicas, o diagnóstico deverá ser estabelecido por meio de métodos de detecção rápida de antígenos estreptocócicos e/ou por cultura de swab faríngeo. Não se recomenda realizar esses exames em pacientes que apresentam sinais e sintomas claros de faringite viral, devendo ser reservados para casos duvidosos ou como confirmação diagnóstica em casos altamente suspeitos de SBHGA.
A cultura de orofaringe, se realizada adequadamente (coleta do material e processamento no laboratório), apresenta sensibilidade entre 90% a 95%. O teste rápido do swab da faringe apresenta especificidade de quase 95% quando comparado à cultura, sendo raros os casos falsos positivos. Como a sensibilidade dos testes varia entre 70% e 90%, é importante a confirmação por cultura (considerado padrão ouro) dos resultados de testes rápidos negativos em crianças (> 3 anos) e adolescentes. Essa recomendação não se aplica rotineiramente para adultos e menores de 3 anos devido à baixa incidência de faringite estreptocócica e de febre reumática nessas faixas etárias. Assim, se aceita a exclusão do diagnóstico com resultado de teste rápido negativo, sem realização de cultura nessas faixas etárias.
Deve-se considerar a realização de teste rápido em menores de três anos com sintomas de faringoamigdalite e que sejam contactantes de crianças na idade escolar com faringite estreptocócica documentada. Tratando-se de crianças que frequentam creches com casos de faringite estreptocócica, há de se considerar também a realização de teste rápido e/ ou cultura de faringe nas sintomáticas.
Tratamento
A faringite estreptocócica é considerada uma doença autolimitada, porém, o tratamento adequado com antimicrobiano é importante para prevenir a febre reumática e as complicações supurativas (abscesso peritonsilar, linfadenite cervical, mastoidite, sinusites, otites médias, entre outras), diminuir o período de contagiosidade e a transmissão do estreptococo a outras pessoas, bem como para reduzir a duração da doença. O tratamento iniciado dentro de nove dias do início dos sintomas previne as sequelas da febre reumática.
A terapia antimicrobiana é justificada apenas em pacientes com faringite com etiologia bacteriana comprovada. Entretanto existem diferenças na possibilidade do acesso aos testes rápidos e cultura, o que pode levar ao uso exacerbado de antibióticos.
Quando indicar antibioticoterapia
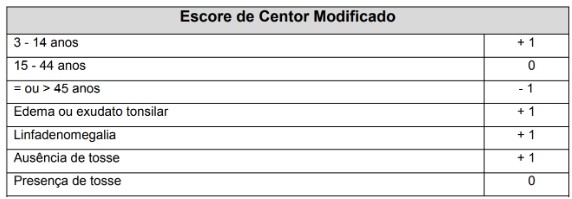
Critérios de Centor
Os critérios de Centor (febre >38,5°C, linfonodos cervicais anteriores inchados e sensíveis, exsudato tonsilar e ausência de tosse) são um algoritmo desenvolvido para adultos que avalia a probabilidade de SBHGA como causa de dor de garganta. Crianças com menos de três critérios têm baixa probabilidade de infecção estreptocócica e não necessitam de teste adicional. Em pacientes com três ou quatro critérios, recomenda-se a realização de teste rápido de antígeno para SBHGA, que apresenta alta acurácia diagnóstica (valor preditivo positivo de até 93%). Paciente com mais de 4 pontos devem ser tratados ainda que sem a realização do teste. Se não for possível realizar teste rápido ou cultura, alguns especialistas recomendam considerar o tratamento empírico para pacientes com 3 ou mais pontos.
Qual antibiótico usar?
É importante considerar para a escolha do antimicrobiano: eficácia, menor espectro de ação, menor número de doses, menor custo, além de maior segurança e aderência do paciente ao tratamento. A maioria dos antimicrobianos deve ser mantida por 10 dias, a fim de erradicar o estreptococo da orofaringe. As medicações mais utilizadas são descritas abaixo:
- Amoxicilina(50 mg/kg/dia - máximo de 1 g), 2 vezes ao dia durante 10 dias.
- Penicilina G benzatina(50.000 UI/Kg/dia ou <27 Kg, 600.000 UI/IM e > 27 Kg, 1.200.000 UI/IM, dose única) é preferível para pacientes com alta probabilidade de não completarem os 10 dias.
- Penicilina V(crianças -250 mg 2-3 vezes/dia; adolescentes e adultos -250 mg 4 vezes/dia ou 500 mg 2 vezes/dia) oral também pode ser utilizada por 10 dias.
Para pacientes alérgicos à penicilina que toleram cefalosporinas, a recomendação é do uso das de menor espectro de ação:
- Cefalexina(50mg/kg/ dia, 2 vezes/dia, máx = 500 mg/dose)
- Cefadroxil(30 mg/Kg 1 vez/dia, máx = 1 g) por 10 dias
Cerca de 10% dos pacientes alérgicos à penicilina também são alérgicos às cefalosporinas (estas não devem ser usadas em pacientes com hipersensibilidade imediata à penicilina - tipo anafilaxia). Apenas nestes casos devemos optar pelos macrolídeos:
- Claritromicina(15 mg/kg/dose 2 vezes/dia máx = 250 mg/dose) por 10 dias ou a
- Azitromicina(12 mg/kg/ dia - 1 vez/dia, máx = 500 mg) por 5 dias
Ambas são boas opções para os pacientes alérgicos. Estudos mostram maior efetividade da claritromicina, por 10 dias, em erradicar o estreptococo da orofaringe em relação à Azitromicina por 5 dias. Porém é importante lembrar que esses medicamentos devem ser reservados para pacientes alérgicos.
Com o início do tratamento adequado, observa-se melhora clínica em 24 a 48 horas. A persistência dos sinais e sintomas sugere complicações supurativas, infecção viral em pacientes que são carreadores crônicos do estreptococo na orofaringe, baixa aderência ao tratamento, duração inadequada do tratamento, reinfecção a partir de contactantes próximos, resistência a alguns antimicrobianos, microbiota da orofaringe produtora de B-lactamase que inativa penicilina ou outro agente etiológico, como vírus ou outras bactérias
Complicações
As possíveis e mais graves complicações da faringoamigdalite podem ser:
- Glomerulonefrite:ocorre após infecção faríngea ou de pele por SBHGA. Acomete 24% dos pacientes expostos a cepas nefritogênicas (correspondem a 1% do total). O paciente evolui com síndrome nefrítica de 1 ou 2 semanas após a infecção
- Síndrome do choque tóxico: pode ocorrer após infecção ou colonização estreptocócica de qualquer sítio (faringe, pele). O paciente apresenta hipotensão associada a pelo menos dois dos seguintes fatores: insuficiência renal, coagulopatia, alterações na função hepática, síndrome da angústia respiratória do adulto, necrose tecidual e rash eritematomacular.
- Complicações supurativas:abscessos regionais (periamigdaliano, parafaríngeo ou retrofarínge): sua formação seria a extensão da infecção localizada na amígdala para estruturas adjacentes, inicialmente como celulite evoluindo para a formação do abscesso. Geralmente causado por flora mista composta por germes aeróbios e anaeróbios, sendo oStreptococcus pyogeneso mais comumente isolado. O paciente no curso da amigdalite aguda apresenta alteração no quadro, evoluindo com odinofagia acentuada e unilateral, piora da disfagia e da halitose, salivação, alteração no timbre da voz e trismo, no caso de abscesso parafaríngeo pode apresentar edema no ângulo da mandíbula. Ao exame observa-se edema dos tecidos localizados superiormente e lateralmente à amígdala envolvida e deslocamento da úvula. Tratamento com antibioticoterapia (penicilina cristalina + metronidazol; amoxicilina + clavulanato, clindamicina) associada a anti-inflamatórios e punção para coleta de material para cultura e drenagem. Não é recomendada a realização de amigdalectomia (“a quente”) durante o processo infeccioso.
