Icterícia neonatal: quando suspeitar de causas patológicas
Pontos principais do artigo
A icterícia neonatal é definida como coloração amarela da pele e das escleróticas. É uma das patologias mais frequentes do recém-nascido. Quase todos os RN apresentam valores de bilirrubina em circulação superior a 1 mg/dl. Quando este valor atinge 5 mg/dl torna-se visível nas escleróticas e pele. Na primeira semana de vida cerca de 60% dos RN de termo ficam ictéricos e nos pré-termo pode chegar aos 80%.
Hiperbilirrubinemia é definida como a concentração sérica de bilirrubina indireta (BI) maior que 1,5 mg/dL ou de bilirrubina direta (BD) maior que 1,5 mg/dL, desde que esta represente mais que 10% do valor de bilirrubina total (BT).
No RN de termo hiperbilirrubinemia superior a 25-30 mg/dl está associada a um risco aumentado de disfunção neurológica, devido à passagem da bilirrubina através da barreira hemato-encefálica e deposição nas células do cérebro, conduzindo à apoptose e necrose. A hiperbilirrubinemia, na maioria das vezes não traduz patologia subjacente, definindo-se como icterícia fisiológica.
Diferenças entre icterícia fisiológica e patológica
Na prática, 98% dos RNs apresentam níveis séricos de BI acima de 1mg/dL durante a primeira semana de vida, o que, na maioria das vezes, reflete a adaptação neonatal ao metabolismo da bilirrubina. É a chamada hiperbilirrubinemia fisiológica.
Gráfico, Gráfico de linhasO conteúdo gerado por IA pode estar incorreto.
Por vezes, a hiperbilirrubinemia indireta decorre de um processo patológico, podendo-se alcançar concentrações elevadas de bilirrubinas lesivas ao cérebro, instalando-se o quadro de encefalopatia bilirrubínica. O termo kernicterus é reservado à forma crônica da doença, com sequelas clínicas permanentes resultantes da toxicidade da bilirrubina. Estima-se que na década de 2000, nos países desenvolvidos, tenha ocorrido um caso de kernicterus para cada 40 mil a 150 mil nascidos vivos.
A hiperbilirrubinemia indireta denominada “fisiológica” caracteriza-se na população de termo por início tardio (após 24 horas) com pico entre o 3º e 4º dias de vida e BT máxima de 12 mg/dL.
A presença de icterícia antes de 24-36 horas de vida ou de valores de BT > 12 mg/dL, independentemente da idade pós-natal, o incremento de BI ≥ 0,5 mg/dL/hora entre 4h e 8h nas primeiras 36 horas e a persistência por mais de 14 dias em RNs > 35 semanas alertam para a investigação de processos patológicos. O aparecimento de icterícia nas primeiras 24 – 36 horas de vida alerta para a presença de doença hemolítica hereditária ou adquirida.
Diagnóstico
Todos os RN devem ser avaliados, por rotina, da presença de icterícia, idealmente de 8 em 8 horas ou 12 em 12 horas. Se ela está presente é imperativo dosar. O reconhecimento e avaliação da icterícia pode ser difícil, sobretudo em RN de pele escura ou pletórico. Para melhor visualização deve ser exercida digito pressão sobre a pele, que reduz a perfusão sanguínea. A observação deve ser em ambiente com boa luz natural ou luz fluorescente branca. A evolução da icterícia é cefalo-caudal.
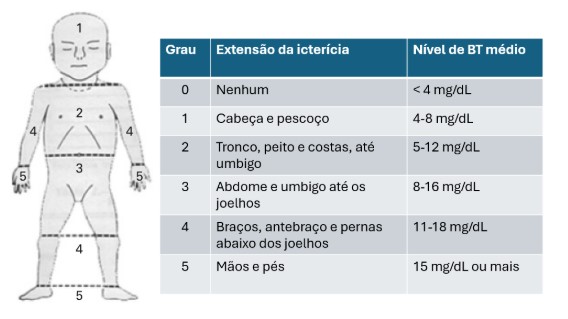
Figura 1- Esquema para classificar a extensão da icterícia de acordo com as Zonas de Kramer
Aparece inicialmente nas escleróticas, rosto, tronco e por fim estende-se aos membros. Uma icterícia visível nos membros é significativa. No entanto, a presença de icterícia visível não é um método totalmente fiável para avaliar os níveis de bilirrubina (gravidade da hiperbilirrubinemia). Na presença de icterícia deverá ser efetuado o seu doseamento ou pelo método transcutâneo ou por doseamento sérico da BT.
A dosagem universal de BT não é indicada, entretanto, deve ser considerada nos casos de:
- Icterícia nas primeiras 24-36 horas de vida
- Incompatibilidade tipo sanguíneo materno-fetal Rh
- Incompatibilidade tipo sanguíneo ABO (Mãe O com RN A ou B)
- Icterícia em RN com 35 e 36 semanas (independentemente do peso ao nascer)
- Icterícia em RN com dificuldade de amamentação e/ou perda de peso >7% em relação ao peso de nascimento
- Icterícia em RN termo abaixo do nível da linha mamilar
Caso o paciente apresente hiperbilirrubinemia, alguns outros exames laboratoriais devem ser solicitados para investigação da etiologia da hiperbilirrubinemia indireta neonatal:
- Bilirrubina total e frações indireta e direta
- Hemoglobina, hematócrito, morfologia de hemácias, reticulócitos e esferócitos
- Tipagem sanguínea da mãe e RN – sistemas ABO e Rh (antígeno D)
- Coombs direto no sangue de cordão ou do RN
- Pesquisa de anticorpos anti-D (Coombs indireto) se mãe Rh (D ou Du) negativo
- Pesquisa de anticorpos maternos para antígenos irregulares (anti-c, anti-e, anti-E, anti-Kell, outros) se mãe multigesta/transfusão sanguínea anterior e RN com Coombs direto positivo
- Dosagem sanguínea quantitativa de glicose-6-fosfato desidrogenase
- Dosagem sanguínea de hormônio tireoidiano e TSH (teste do pezinho)
Principais causas patológicas
Quando a hiperbilirrubinemia é importante, ou considerada patológica, é necessário pensar em algumas hipóteses diagnósticas de acordo com as características desse aumento de bilirrubina. Abaixo as principais causas de acordo com os mecanismos envolvidos.
Hiperbilirrubinemia indireta
1. Sobrecarga de bilirrubina ao hepatócito:
- Doenças hemolíticas: incompatibilidade Rh e ABO, deficiência de glicose-6-fosfato desidrogenase, esferocitose, infecções bacterianas (sepse, infecção urinária) ou virais
- Coleções sanguíneas extravasculares: hemorragia intracraniana, pulmonar ou gastrointestinal, cefalohematoma ou equimose
- Policitemia – prematuridade, RN PIG, RN de mãe diabética, transfusão feto-fetal
- Circulação êntero-hepática aumentada de bilirrubina – estenose hipertrófica de piloro
2. Deficiência ou inibição da conjugação de bilirrubina:
- Hipotireoidismo congênito
- Síndrome de Gilbert
Hiperbilirrubinemia direta
- Colestase neonatal
- Hepatite neonatal
- Atresia biliar
- Infecções congênitas (STORCH)
- Erros inatos do metabolismo
Tratamento
A terapêutica padrão-ouro é a fototerapia, uma intervenção frequente e eficaz, sendo raramente necessário associá-la à exsanguineotransfusão (EST). A fototerapia atua nos capilares e nos espaços intersticiais superficiais da pele e do tecido subcutâneo, tornando a BI (bilirrubina não conjugada) hidrossolúvel. Dessa maneira, esse composto pode ser excretado na urina e na bile sem ser necessária a formação da bilirrubina conjugada pelo fígado. Sob a ação da luz, em especial no espectro de onda azul e verde, após a reação fotoquímica, são formados os fotoisômeros configuracionais e estruturais, além de elementos foto-oxidantes, que aparecem rapidamente, antes mesmo do declínio da bilirrubina.
A indicação do tratamento deve levar em consideração a identificação do risco para hiperbilirrubinemia indireta significante. Na avaliação da icterícia do RN > 35 semanas deve-se considerar os fatores de risco para hiperbilirrubinemia indireta significante relacionados a seguir:
- Icterícia nas primeiras 24 horas de vida
- Doença hemolítica por Rh (antígeno D – Mãe negativo e RN positivo), ABO (mãe O ou RN A ou B), antígenos irregulares (c, e, E, Kell, outros)
- Idade gestacional de 35 ou 36 semanas (independentemente do peso ao nascer)
- Dificuldade no aleitamento materno exclusivo ou perda de peso >7% em relação ao peso de nascimento
- Irmão com icterícia neonatal tratado com fototerapia
- Descendência asiática
- Presença de cefalo-hematoma ou equimoses
- Deficiência de glicose-6-fosfato desidrogenase
- BT (sérica ou transcutânea) na zona de alto risco (>percentil 95) ou intermediária superior (percentis 75 a 95) antes da alta hospitalar
O nomograma mais utilizado é o de Bhutani et al., baseado nos percentis 40, 75 e 95 da primeira BT sérica obtida entre 18 e 72 horas de vida de 13 mil RNs norte-americanos com idade gestacional de 35 semanas ou mais e peso ao nascer superior a 2.000 g. Pelo nomograma, o RN é classificado de acordo com o risco de hiperbilirrubinemia significante, aqui considerada como BT superior a 17,5 mg/dL.
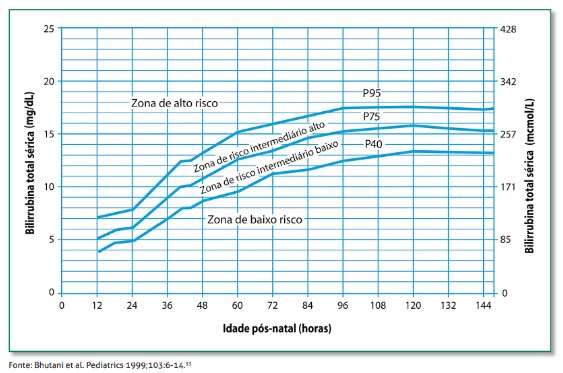
Figura 2- Nomograma com percentis 40, 75 e 95 de bilirrubinemia sérica total, segundo a idade pós-natal em horas, em RN de 35 semanas e peso ao nascer superior a 2.000g
A eficácia da fototerapia é avaliada pelo declínio da BT após determinado tempo de exposição à luz. Fatores relacionados ao RN, tais como idade gestacional, idade pós-natal, nível inicial da BI e etiologia da icterícia, além das condições relacionadas à aplicação da fototerapia, tais como o tipo de luz, a superfície corpórea exposta à luz e a irradiância espectral, influenciam no declínio da bilirrubinemia.
Para a maior produção dos fotoderivados da bilirrubina é preciso maximizar a exposição da bilirrubina sérica aos fótons de luz capazes de transformá-la. Assim, a área de superfície corpórea exposta à luz está diretamente relacionada à velocidade de declínio da bilirrubinemia. Na prática clínica, uma maneira de maximizar a área da pele exposta à luz é utilizar fontes adicionais de fototerapia, iluminando, por exemplo, a superfície planar anterior e dorsal do recém-nascido ao mesmo tempo (fototerapia dupla). Fototerapias de contato, como o colchão de fibra óptica e o colchão luminoso, ou berços de acrílico iluminados abaixo do recém-nascido podem ser usados como fonte de luz auxiliar.
No Brasil, existem diferentes tipos de equipamento de fototerapia registrados na Agência de Vigilância Sanitária (ANVISA). Na atualidade, os equipamentos fabricados no Brasil têm incorporado as lâmpadas LED por apresentar muitas vantagens: alta irradiância, vida útil prolongada da lâmpada, intervalo de comprimento de onda preciso, ausência de irradiações ultravioleta e infravermelha, geração mínima de calor, baixo consumo de energia e possibilidade de escolha da intensidade da luz. Esses aparelhos possuem a vantagem de permitir regular a irradiância desejada, porém por serem aparelhos com luz fria, os RN podem apresentar hipotermia.
A exsanguinotransfusão (EXT) é utilizada quando a fototerapia não é suficiente para abaixar os níveis desejados. Ela é capaz de retirar rapidamente a bilirrubina da circulação
Acompanhamento pós-alta
A encefalopatia bilirrubínica é uma doença prevenível e sua prevenção engloba várias intervenções desde a assistência pré-natal às gestantes Rh (D) negativo até o acompanhamento da icterícia neonatal após a alta hospitalar. É importante avaliar os factores de risco de evolução para hiperbilirrubunemia grave, que é maior conforme se associam mais do que um fator de risco.
É necessário fazer aconselhamento se o RN faz aleitamento materno: as mães devem ser estimuladas a manter o aleitamento materno, explicados os benefícios e dar ênfase às mamadas frequentes (8-12vezes/dia) nas primeiras semanas.
Qualquer RN que mame mal e tenha perda ponderal significativa (8-12%) está em risco de hiperbilirrubunemia severa. Este risco é ainda maior se tratar de um pré-termo tardio e por isso, necessita de vigilância mais apertada.
Deve ser fornecida informação oral e escrita aos pais sobre a icterícia. Estabelecer um protocolo de seguimento: não esquecer que o pico de hiperbilirrubinemia é às 76-96 horas para RN de raça caucasiana e afro-americana e nos outros (asiáticos e pré-termos) mais tardia. O RN que tem alta antes deste pico deve ser avaliado durante o pico. A avaliação nos outros deve ser durante a primeira semana. Na consulta após a alta deve ser avaliado o peso e percentagem perdida, a frequência das mamadas, diurese e dejeções.
