Neutropenia febril em pacientes de alto risco
Pontos principais do artigo
Como o nome indica, a neutropenia febril é caracterizada pela ocorrência de febre em pacientes com redução significativa da contagem de neutrófilos. Embora pareça uma definição simples, há variações nos critérios utilizados para caracterizar febre e neutropenia nas diferentes diretrizes. Neste texto, seguiremos os parâmetros adotados pelo consenso brasileiro: neutropenia é definida como contagem absoluta de neutrófilos inferior a 500 células/mm³, associada à temperatura axilar acima de 38 °C. Diferentemente de outras referências internacionais, o critério brasileiro não exige que a febre seja sustentada por ao menos uma hora.
Dados históricos indicavam mortalidade de até 70% em pacientes com neutropenia febril que apresentavam atraso na introdução da antibioticoterapia. Embora os avanços no manejo tenham reduzido significativamente esses números, a letalidade ainda pode ser expressiva, principalmente em pacientes de alto risco. Isto reforça a importância do reconhecimento e do manejo rápido desta situação que pode se apresentar em emergências, enfermarias e unidades de terapia intensiva. Estudos mais recentes mostram uma mortalidade que varia de cerca de 2% em pacientes de baixo risco até 30% nos de alto risco. De forma semelhante, o risco de neutropenia varia marcadamente de acordo com a neoplasia em questão: o risco é de 5-10% durante o tratamento de tumores sólidos, por volta de 25% em pacientes com neoplasias hematológicas em geral e até 90% em pessoas com leucemia mielóide aguda.
A ampla variação de prevalência e prognóstico reflete a heterogeneidade clínica dos pacientes com neutropenia febril. Enquanto alguns podem ser tratados em regime ambulatorial com segurança, outros necessitam de internação hospitalar imediata, frequentemente em unidades de terapia intensiva. Diversos critérios clínicos e ferramentas auxiliam na estratificação de risco (resumidos na Tabela 1). Neste post, abordaremos especificamente a avaliação e o manejo dos pacientes classificados como de alto risco.
Critérios de neutropenia febril de alto risco*
*Extraído da referência 1
- Neutropenia prolongada:Uso de quimioterapia citotóxica com previsão de neutropenia grave (< 500 células/mm³) por mais de 7 dias
- CISNE é válido apenas para pacientes com tumores sólidos.
- Comorbidades ativas e não controladas
- Sepse grave ou choque séptico (instabilidade hemodinâmica, alteração do nível de consciência, disfunção respiratória, oligúria)
- Mucosite oral ou GI que dificulta alimentação ou causa diarreia grave
- Sintomas gastrointestinais (dor abdominal, náuseas, vômitos ou diarreia)
- Infecção associada a cateter venoso
- Novo infiltrado pulmonar ou hipoxemia
- Doença pulmonar crônica
- Insuficiência hepática (aminotransferases > 5x o valor normal)
- Insuficiência renal (clearance de creatinina < 30 mL/min)
- Infecção complexa no momento da apresentação
- Terapias imunossupressoras recentes:Uso de alemtuzumabe ou células CAR-T nos últimos 2 meses
- Neoplasia não controlada:Presença de câncer em progressão ou sem controle
Abordagem inicial
A identificação da neutropenia febril depende de dois pilares fundamentais: a mensuração adequada da febre e a confirmação laboratorial da neutropenia. Embora esse processo pareça simples, na prática ele exige uma cadeia de cuidados coordenados, especialmente em contextos de emergência. Quanto à medida da temperatura, na diretriz brasileira há preferência pela temperatura axilar, mas a temperatura oral (desde que não haja mucosite grave) também é uma boa alternativa. Temperatura timpânica também pode ser utilizada.
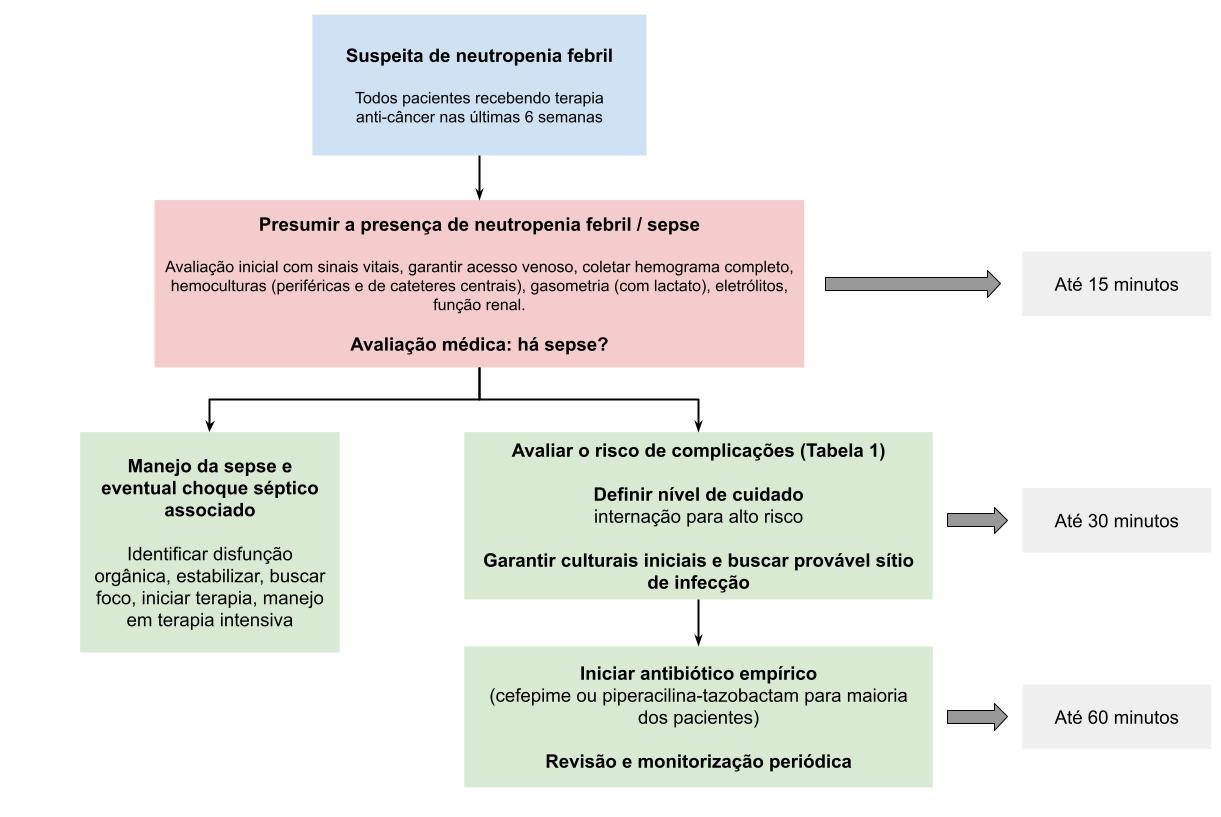
Para que um paciente oncológico com febre receba o tratamento adequado, é essencial que a suspeita clínica de neutropenia febril seja considerada desde o início. O hemograma deve ser coletado e analisado com agilidade, e o resultado precisa chegar ao médico sem atrasos. Só assim é possível iniciar rapidamente a antibioticoterapia empírica. Um ponto crítico desse processo é a triagem. Pacientes em terapia anticâncer recente devem ser prontamente identificados e priorizados. Idealmente, qualquer ciclo realizado nas últimas 6 semanas já deve acender o alerta para neutropenia febril.
Esse cuidado é crucial porque, assim como no infarto agudo do miocárdio, o tempo até o início do tratamento influencia diretamente o prognóstico. Atrasos na antibioticoterapia aumentam o risco de complicações e morte. Diretrizes recomendam que a primeira dose de antibiótico seja administrada preferencialmente até uma hora após a avaliação inicial. Ainda assim, levantamentos nos Estados Unidos mostram que menos de 30% dos pacientes em serviços de emergência recebem a primeira dose nesse intervalo.
Após a suspeita clínica ou confirmação de neutropenia febril, o primeiro passo é a coleta de exames laboratoriais. Devem ser solicitados: hemograma completo, eletrólitos, função renal, gasometria, lactato e glicose. As hemoculturas são indispensáveis e devem ser colhidas junto à primeira coleta. Em pacientes sem cateter venoso central, duas amostras periféricas devem ser obtidas. Se houver cateter, recomenda-se uma amostra de cada via do dispositivo e uma coleta periférica. Salvo exceções, como pacientes abaixo de 40 kg ou com difícil acesso venoso, cada frasco deve conter cerca de 20 mL de sangue.
O início rápido da antibioticoterapia empírica é a medida terapêutica mais importante. O ideal é que a primeira dose seja administrada em até uma hora após a apresentação do paciente. A escolha do antibiótico deve ter amplo espectro, cobrindo os patógenos mais prováveis conforme o quadro clínico e o perfil microbiológico local. Por isso, é recomendável que cada instituição possua protocolos próprios adaptados à sua realidade. A Figura 1 resume a abordagem geral de pessoas com neutropenia febril, com marcações de tempo ideais para cada passo.
Figura 1. Resumo da abordagem inicial de pacientes com suspeita de neutropenia febril. Adaptado da referência 1.
Atualmente, há prevalência semelhante entre bactérias gram-positivas e gram-negativas, com leve predomínio das gram-positivas. Segundo a diretriz brasileira, a primeira escolha deve sempre incluir cobertura para Pseudomonas aeruginosa (além de gram positivos). Cefepime e piperacilina-tazobactam são consideradas boas opções iniciais. O uso de carbapenêmicos é reservado para pacientes com colonização por enterobactérias produtoras de ESBL (ou histórico prévio de bacteremia por esses agentes) que apresentam hipotensão ou deterioração clínica. Já a cobertura para Staphylococcus aureus resistente à oxacilina não deve ser incluída de rotina. Mesmo que com menor grau de consenso, tal cobertura deve ser considerada em casos selecionados, como infecção associada a cateter, lesões de pele ou hipotensão, dando-se preferência para uso de vancomicina. Cobertura para anaeróbicos deve ser considerada em pacientes com diagnóstico (ou suspeita) de tiflite ou com queixas perianais.
Detalhando a avaliação clínica
A anamnese detalhada é um dos primeiros passos na avaliação de um paciente com neutropenia febril e pode oferecer pistas valiosas sobre a etiologia infecciosa. Sintomas novos devem ser buscados, com atenção especial para os tratos respiratório, gastrointestinal, urinário e tegumento. Além disso, causas não infecciosas de febre, como reações transfusionais ou progressão tumoral, devem ser lembradas no diagnóstico diferencial.
Após iniciado o tratamento, a revisão de sistemas e o exame físico devem ser realizados diariamente, visto que manifestações clínicas podem se tornar evidentes apenas com a recuperação da neutropenia. A ausência de neutrófilos compromete a resposta inflamatória, tornando sinais inflamatórios clássicos muitas vezes discretos ou ausentes. Pele, cavidade oral, sítios de cateter, região perianal, regiões de úlcera de pressão e pulmões merecem investigação meticulosa. Lesões cutâneas podem indicar a etiologia: vesículas sugerem acometimento por herpescírus, lesões com centro necrótico indicam fungos invasivos e ecthyma gangrenosum é achado clássico de Pseudomonas.
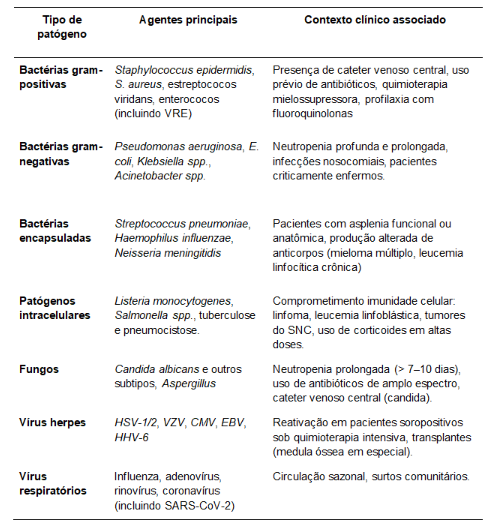
Sabe-se que a maior parte dos episódios de neutropenia febril é de origem infecciosa, embora apenas 20 a 30% apresentem um foco identificado. As bactérias são os agentes mais frequentes. A gravidade e o tipo de infecção variam conforme a doença de base e o grau de imunossupressão. Pacientes com mieloma múltiplo, leucemia linfocítica crônica ou asplenia funcional têm maior risco de infecção por bactérias encapsuladas (Streptococcus pneumoniae, Haemophilus influenzae e Neisseria meningitidis). Já imunodeficiências celulares, como as presentes em linfomas ou sob uso de corticoides em altas doses, aumentam o risco para Listeria, Salmonella, tuberculose e pneumocistose. Na Tabela 2 apresentamos contextos clínicos que sugerem cada germe.
Para além das hemoculturas, obrigatoriamente coletadas antes do início do antibiótico empírico, culturas adicionais são indicadas conforme os sintomas:
- Urina em pacientes com disúria ou dor lombar;
- Fezes em casos de diarreia, com investigação de Clostridioides difficile e vírus entéricos;
- Secreções respiratórias em pacientes com tosse produtiva ou infiltrados. Por vezes lavado bronco-alveolar pode ser necessário;
- Lesões cutâneas devem ser aspiradas ou biopsiadas;
- Líquor nos casos de cefaleia, alteração de nível de consciência ou rigidez de nuca.
A interpretação desses exames, em especial as contagens celulares e marcadores de inflamação (proteínas) deve sempre considerar a neutropenia que pode minimizar as alterações laboratoriais. Marcadores séricos de fungos (como galactomanana para aspergilose) devem ser considerados em pacientes com quadros mais prolongados e que não respondem ao manejo inicial.
Exames de imagem são fundamentais na avaliação da neutropenia febril, mas não devem atrasar a coleta de hemoculturas ou início de antibióticos. Devem ser solicitados sempre que houver sintomas, mesmo que leves. Isto pode incluir tomografia de abdomên, seios nasais, crânio. A tomografia de tórax merece atenção especial. Ela é mais sensível que a radiografia simples e identifica pneumonia em até metade dos pacientes com neutropenia febril; deve ser incluída na avaliação geral da maioria dos pacientes de alto risco.
Acompanhamento dos pacientes
Como vimos anteriormente, após o início do antibiótico empírico, deve-se continuar a busca de foco e germe implicado. Em caso de febre que persista ou retorne após 48-72 horas, novas hemoculturas devem ser colhidas, mesmo que o paciente não apresente deterioração clínica. Para pacientes de alto risco que não estão sob profilaxia antifúngica, é recomendada a dosagem sérica do antígeno galactomanana duas a três vezes por semana, visando detectar precocemente infecções por Aspergillus. Além disso, com a positivação do antígeno estratégia e com sinais tomográficos de acometimento, deve-se iniciar cobertura antifúngica de forma preemptiva (mesmo antes do surgimento de sintomas).
Caso o paciente apresente piora clínica, surgimento de novos sinais de infecção ou instabilidade clínica, deve-se ampliar o espectro antibiótico, usualmente com substituição do beta-lactâmico (cefepime ou piperacilina-tazobactam por carbapenêmico). Esse ajuste pode ser necessário mesmo na ausência de febre se houver sinais de infecção não controlada.
Por fim, a duração da antibioticoterapia empírica depende do curso clínico e do resultado dos exames. Caso a neutropenia se resolva e não haja foco infeccioso identificado, recomenda-se suspender o antibiótico, mesmo se a febre persistir. Já em pacientes que continuam neutropênicos, mas estão estáveis, afebris e sem evidência de infecção, a interrupção pode ser considerada após quatro dias de antibioticoterapia. No entanto, em pacientes que seguem febris e neutropênicos, a manutenção da cobertura empírica é indicada até que a febre cesse ou um foco seja encontrado. Quando uma infecção é documentada, os antibióticos devem ser mantidos e ajustados conforme necessário até a resolução completa do quadro.
