Febre sem sinais localizatórios em terapia intensiva: a abordagem diagnóstica do paciente sem foco evidente

Pontos principais do artigo
A febre é um evento extremamente frequente em pacientes criticamente doentes; apesar disso, as estimativas de prevalência variam bastante (de 20 a 80%), o que provavelmente se deve a diferentes populações de pacientes.
Além disso, há alguma variabilidade na definição de febre. Segundo as diretrizes mais recentes, no contexto de UTI, deve-se considerar febre qualquer temperatura de 38,3 °C ou mais.
Há uma gama bastante variada de causas de febre. A preocupação mais imediata costuma ser com processos infecciosos, sejam por bactérias, vírus ou outros micro-organismos. Para além destas causas, outras etiologias devem também ser consideradas.
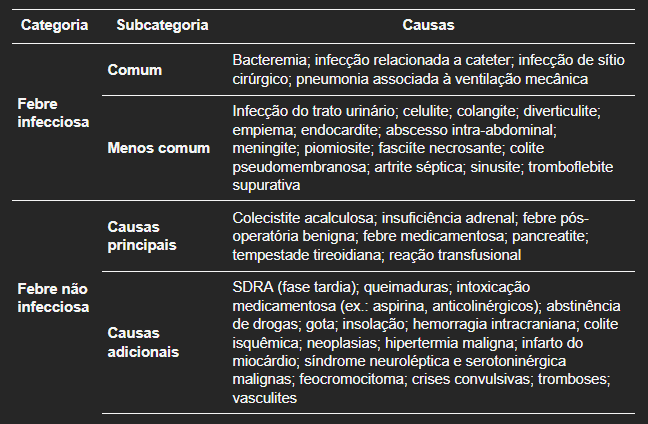
Hipertermia maligna, reações a transfusões, pancreatite, trombose e abstinência de medicamentos e de drogas são apenas alguns exemplos de situações comuns em UTI. A Tabela 1 apresenta uma lista das principais causas (infecciosas e não infecciosas) de elevação de temperatura na UTI.
Tabela 1. Causas de elevação de temperatura (febre e hipertermia) na terapia intensiva. Adaptado da referência 2.
Um aspecto adicional é a diferenciação entre febre (pirexia) e hipertermia. A febre é uma resposta adaptativa a uma mudança no set point hipotalâmico de temperatura. Já a hipertermia corresponde a um aumento da temperatura corporal sem essa alteração central; geralmente, está relacionada à falha na dissipação de calor ou à produção excessiva de calor.
Na prática clínica, não há um método rápido e definitivo para diferenciar febre de hipertermia. Temperaturas acima de 41 °C sugerem hipertermia, mas o contexto e os eventos antecedentes são fundamentais. Na hipertermia, a pele tende a estar quente e seca.
Outro ponto importante é a resposta ao tratamento: antipiréticos não reduzem a temperatura na hipertermia, enquanto, na febre, geralmente há redução da temperatura após doses adequadas de antipiréticos.
O método de mensuração da temperatura é um desafio adicional. Sempre que possível, deve-se dar preferência a métodos de avaliação de temperatura central, como sensores em cateteres de artéria pulmonar, vesicais ou esofágicos.
Na indisponibilidade desses métodos, as alternativas são a temperatura oral ou retal. Métodos como aferição da temperatura axilar ou timpânica são menos precisos.
Considerando a elevada frequência e os desafios envolvidos na situação, neste artigo, iremos revisar a abordagem diagnóstica de pacientes com febre na UTI sem sinais localizatórios claros (“febre sem foco”).
Buscando (novamente) o foco
Pode parecer repetitivo, mas o primeiro passo na investigação de um paciente internado em UTI com febre sem foco é justamente revisar as causas mais frequentes de febre, em especial as infecções que podem ter passado despercebidas.
Além disso, pacientes críticos frequentemente apresentam mais de um foco infeccioso e as manifestações clássicas de inflamação podem estar atenuadas. Ou seja, uma revisão atenta às causas “comuns” de febre e infecção tem boas chances de identificar a origem da elevação da temperatura.
A avaliação clínica deve incluir revisão detalhada da história recente, dos procedimentos, dos dispositivos invasivos e das terapias em curso, além de exame físico completo, com atenção especial ao trato respiratório, aos dispositivos intravasculares, ao abdome, à pele, às articulações e aos sinais de trombose venosa profunda.
Não há evidências que sustentem uma abordagem rigidamente protocolizada de exames complementares para febre na UTI; assim, a investigação deve ser guiada pelo julgamento clínico. Em geral, recomenda-se iniciar com exames simples e amplamente disponíveis.
Exames culturais costumam fazer parte deste grupo. Assim, hemoculturas devem ser colhidas antes do início de antimicrobianos, preferencialmente de dois sítios distintos, incluindo amostras de cateteres centrais quando presentes.
Em pacientes em ventilação mecânica, aspirado traqueal ou escarro para Gram e cultura são úteis para identificação de pneumonia associada à ventilação mecânica. Quando houver piúria ou outro motivo de suspeita clínica, a urocultura deve ser solicitada; em paciente com sonda vesical de demora, deve ser solicitada após a troca da sonda.
Além destes, de acordo com a situação do paciente, exames culturais também devem ser coletados de sítios suspeitos ou possíveis, como feridas, drenos, líquidos cavitários, articulações ou fezes (com especial atenção a
Clostridioides difficile
).
Quanto aos exames de imagem, é tradicional realizar radiografia de tórax para identificar novos infiltrados ou derrames pleurais, embora tenha sensibilidade limitada.
Assim, atualmente, a tomografia de tórax e a ultrassonografia à beira do leito têm sido mais utilizadas. Exames laboratoriais básicos incluem hemograma, eletrólitos, função renal, lactato e provas hepáticas; amilase e lipase devem ser consideradas quando há sintomas ou sinais de alteração abdominal, pois podem sugerir tanto pancreatite quanto perfuração intestinal.
Exames de imagem adicionais devem ser direcionados por hipóteses específicas. Em pacientes em pós-operatório, deve-se revisar o quadro com a equipe cirúrgica e considerar fortemente a realização de exames tomográficos. Painéis de vírus respiratórios devem ser considerados em todos os pacientes com sintomas respiratórios.
Diretrizes recentes sugerem que proteína C reativa ou procalcitonina (associada ao exame clínico) podem ser usados para reduzir a suspeita de infecção apenas em pacientes em que a probabilidade pré-teste não for considerada alta.
Buscando causas menos comuns de febre
Embora a maioria dos pacientes com elevação de temperatura na UTI apresente febre de origem infecciosa comum, devem ser consideradas causas menos frequentes e etiologias não infecciosas para evitar o uso inadequado de antibióticos.
Algumas referências sugerem que elas podem representar até 50% das causas de febre em UTIs. Após a revisão dos passos descritos na seção anterior, retomar as listas de apoio (Tabela 1) é útil para identificar causas menos frequentes.
Entre as causas menos comuns, destaca-se a colecistite acalculosa, que ocorre em cerca de 1,5% dos pacientes críticos. Deve-se suspeitar dela em casos de sepse sem foco evidente, icterícia, dor no quadrante superior direito ou elevação de bilirrubina e fosfatase alcalina.
A investigação recomendada é a ultrassonografia abdominal à beira do leito ou a tomografia computadorizada, que evidenciam edema da parede da vesícula, líquido pericolecístico e ausência de cálculos.
Outra causa frequentemente negligenciada é a sinusite nosocomial, comum em pacientes com sondas nasogástricas ou tubos nasotraqueais. A suspeita deve surgir quando a avaliação inicial para febre é negativa ou quando há drenagem nasal purulenta. O diagnóstico é realizado por meio de tomografia dos seios da face.
A febre medicamentosa também representa um desafio, geralmente ocorrendo entre 7 e 10 dias após o início de fármacos como betalactâmicos, anticonvulsivantes ou heparina. Ela deve ser suspeitada quando outras causas são excluídas, sendo comum que a temperatura supere os 38,9 °C. Eosinofilia, dano hepático, renal e manifestações cutâneas podem estar presentes.
Emergências endócrinas, como crise adrenal e tempestade tireoidiana, são raras, mas podem manifestar-se com hipertermia. Suspeita-se delas em pacientes com choque distributivo.
A crise adrenal pode apresentar dor abdominal e distúrbios eletrolíticos (hiponatremia e hipercalemia), enquanto a tempestade tireoidiana manifesta taquicardia severa e agitação. A investigação inclui dosagens hormonais e, no caso de insuficiência adrenal, pode exigir testes de estímulo para confirmação.
Por fim, como vimos, temperaturas muito elevadas (acima de 40-41 °C) sugerem fortemente hipertermia e, assim, causam doenças não infecciosas.
Nessas situações, o contexto de atendimento, motivo da vinda do paciente ao hospital e exposições são dicas para o diagnóstico. Por exemplo, na hipertermia maligna, síndrome neuroléptica ou serotoninérgica maligna é necessária a exposição a fármaco suspeito; de forma semelhante, deve-se suspeitar de reações transfusionais hemolíticas quando a hipertermia surgir após uma transfusão.
Aqui vale um comentário de atenção: reações transfusionais são muito variadas e podem ser atribuíveis à sepse, a anticorpos heterofílicos, além de incompatibilidade clássica. Nesses cenários de baixa probabilidade de infecção bacteriana, a mensuração de procalcitonina ou de proteína C-reativa pode auxiliar na exclusão de sepse e indicar suspeita de incompatibilidade ABO ou Rh.
Além dessas, outras condições, como gota, pancreatite e tromboembolismo venoso, também devem ser consideradas no diagnóstico diferencial.
Conclusão
A febre na UTI é um achado frequente e potencialmente desafiador, que exige uma abordagem sistemática, porém guiada pelo contexto clínico.
A investigação deve começar pelas causas mais comuns, especialmente infecções associadas a dispositivos e ao trato respiratório, sem perder de vista que múltiplos focos podem coexistir e que sinais inflamatórios podem estar atenuados no paciente crítico.
Ao mesmo tempo, é fundamental considerar diagnósticos não infecciosos e situações de hipertermia, particularmente diante de temperaturas muito elevadas ou da ausência de resposta aos antipiréticos.
Uma avaliação clínica cuidadosa, aliada ao uso racional de exames complementares, aumenta as chances de identificar a causa da elevação da temperatura.
